Il Melanoma, saperlo riconoscere č salvarsi
la "pelle" !
Dieci cose da sapere prima di esporsi al
sole
|
1 |
Evita le esposizioni eccessive e le
conseguenti scottature soprattutto
se hai un fototipo 1 o 2. |
|
2 |
Esponiti gradualmente per consentire
alla tua pelle di sviluppare la
naturale abbronzatura. |
|
3 |
Proteggi soprattutto i bambini,
quelli al di sotto di un anno non
devono essere esposti al sole. |
|
4 |
Evita di esporti al sole nelle ore
centrali della giornata (11.00-15.00
ora legale). |
|
5 |
Utilizza indumenti, cappello con
visiera, camicia, maglietta, e
occhiali da sole. |
|
6 |
Approfitta dell’ombra naturale o di
ombrelloni, tettoie, etc. |
|
7 |
Usa creme solari adeguate al tuo
fototipo, con filtri per i raggi UVA
e UVB; in caso di allergia o
intolleranza al sole consulta il
dermatologo. |
|
8 |
Le creme solari devono essere
applicate in dosi adeguate e piů
volte durante l’esposizione. |
|
9 |
Alcune sedi sono da proteggere in
modo particolare: naso, orecchie,
petto, spalle, cuoio capelluto se
calvi. |
|
10 |
Evita l’utilizzo delle lampade
abbronzanti, che invecchiano ancor
piů precocemente la pelle e sono
vietate ai minori. |
Si stima che nel 2012 siano stati
diagnosticati 232.130 nuovi casi di melanoma
in tutto il mondo. (1)
- Nel mondo, sono le popolazioni di razza
bianca a essere esposte al maggior rischio
di sviluppare il melanoma, mentre quelle
asiatiche hanno il rischio minore. (2)
- Nel mondo, l’incidenza piů alta di
melanoma si riscontra in Australia e Nuova
Zelanda, probabilmente a causa della
vicinanza di questi paesi alla linea
dell’Equatore, allo strato di ozono ridotto
e alla fototipo chiaro dei loro abitanti.
(2)
- L’incidenza del melanoma nell’Europa
Centrale č piů che raddoppiata negli ultimi
30 anni. (3)
- In Italia, tra il 2003 e il 2005 il
melanoma cutaneo ha rappresentato il 2,1% di
tutti i tumori diagnosticati fra gli uomini
e il 2,6% di quelli diagnosticati nelle
donne. (4)
- Inoltre, in Italia il melanoma cutaneo ha
una elevata incidenza nella popolazione
giovane. Infatti č presente nei primi 4
posti nel sottogruppo di etŕ <44 anni ed
oltre il 50% dei casi di melanoma viene
diagnosticato entro i 59 anni.4
- Al pari di altri Paesi occidentali, in
Italia č raddoppiata l’incidenza nel giro di
un decennio. (4)
- Nell’ultimo quinquennio in Italia i
decessi attribuiti a melanoma cutaneo sono
stati 4.000 nei maschi e oltre 3.000 nelle
femmine, corrispondenti a tassi medi di
mortalitŕ rispettivamente di 5 e 6 su
100.000 abitanti l’anno. (5)
- Il tasso di sopravvivenza a 5 anni č pari
all’81% (6) ed č fortemente influenzato
dallo stadio di avanzamento del melanoma.
Fattori di rischio
· Esposizione ai raggi UV:
l’esposizione ai raggi UV č uno dei
principali fattori di rischio: le persone
che si espongono con maggiore frequenza a
fonti quali lampade solari o luce solare
sono piů soggette al rischio di un tumore
della pelle, compreso il melanoma. (7)
· Nei: gli individui con nei irregolari o di
grandi dimensioni sono a maggiore rischio di
melanoma. (7)
· Altri fattori di rischio includono: (7)
- Pelle e capelli chiari, lentiggini.
- Storia personale o familiare di melanoma.
- Immunosoppressione.
- Etŕ.
- Sesso.
- Una condizione rara, di tipo ereditario,
nota come xeroderma pigmentoso.
Sintomi
· In genere, i primi segni e sintomi del
melanoma sono: (8)
- Neoformazione cutanea pigmentata
dall’aspetto insolito.
- Modifica di un neo preesistente.
· Di solito il melanoma si manifesta nelle
aree maggiormente esposte alla luce solare,
come la schiena, le gambe, le braccia e il
volto, ma puň comparire anche in punti meno
esposti, ad esempio la pianta dei piedi, il
palmo delle mani e lo spazio tra le dita.
(8)
Diagnosi e screening
· L’unico modo per diagnosticare in
modo accurato un melanoma č la biopsia. Nel
corso della procedura, il neo o la
formazione cutanea vengono totalmente o
parzialmente rimossi e analizzati. I tipi di
biopsia includono:
- Biopsia a punzone: viene utilizzato un
punzone per rimuovere un campione circolare
che comprende il neo sospetto e il tessuto
che lo circonda.
- Escissione: il neo o la formazione cutanea
vengono interamente rimossi insieme a una
piccola parte del tessuto apparentemente
normale che li circonda.
- Incisione: solo la parte piů irregolare
del neo o della neoformazione viene
prelevata per essere sottoposta all’analisi
di laboratorio.
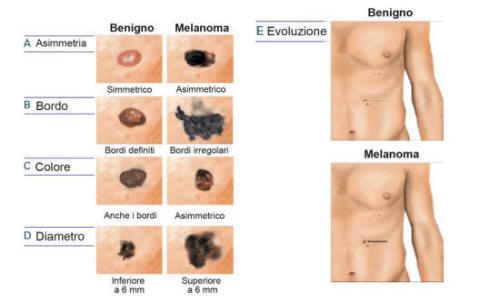
· L’acronimo “ABCDE” č formato dalle
iniziali delle principali caratteristiche da
considerare nello screening del melanoma,
per stabilire quali lesioni sottoporre a una
biopsia. (9,10,11)
Trattamento
Nello stadio precoce, il melanoma puň essere
spesso curato chirurgicamente, mentre negli
stadi piů avanzati puň essere piů difficile
da trattare.(7)
· Gli standard di trattamento includono: (7)
- Intervento chirurgico.
- Immunoterapia.
- Terapia mirata.
- Chemioterapia.
- Radioterapia.
Bibliografia:
1) World Health Organization.
(2013, December). Globocan 2012: Estimated
Cancer Incidence, Mortality and Prevalence
Worldwide in 2012; World. Estratto il 13
dicembre 2013 da
http://globocan.iarc.fr/Pages/fact_sheets_population.aspx.
2) Aim at Melanoma. Melanoma
Statistics. Estratto il 24 ottobre 2013 da
http://www.aimatmelanoma.org/en/aim-for-answers/about-melanoma-and-other-lesions/melanomastatistics.html.
3) Garbe C et al. Melanoma
epidemiology and trends. Clin Dermatol 2009;
27:3-9.
4) Linee Guida Aiom 2013
5) Epicentro - Centro
Nazionale di Epidemiologia, Sorveglianza e
Promozione della Salute (1° aprile 2014).
6) Rapporto Airtum 2011.
7) American Cancer Society.
Melanoma Skin Cancer. Estratto il 3 febbraio
2014 da
http://www.cancer.org/cancer/skincancer-melanoma/detailedguide/melanoma-skin-cancer-new-research.
8) The Mayo Clinic (Giugno
2012) Melanoma. Estratto il 25 ottobre 2013
da
http://www.mayoclinic.com/health/melanoma/DS00439/DSECTION=symptoms.
9) Friedman, RJ, Rigel, DS,
Kopf, AW. Early detection of malignant
melanoma: The role of physician examination
and self-examination of the skin. Cancer
Journal for Clinicians. 1985; 35(3):
130-151.
10) Grob, JJ, Bonerandi, JJ.
The ‘ugly duckling’ sign: Identification for
the common characteristics of the nevi in an
individual as a basis for melanoma
screening. 1998;143:103.
11) Padzur, R, Wagman, LD,
Camphausen, KA, Hoskins, WJ. Cancer
Management: A Multidisciplinary Approach.
UMB Medica; 2010.
Il melanoma
Il melanoma č un tumore molto aggressivo che
deriva dalla trasformazione maligna dei
melanociti, le cellule che determinano il
colore della pelle. Il melanoma puň
insorgere sulla pelle apparentemente sana o
dalla modificazione di un neo preesistente.
La frequenza di questo tumore č in netto
aumento in tutto il mondo: negli ultimi 30
anni il numero dei casi di melanoma č
praticamente raddoppiato. Ogni anno nel
mondo si registrano circa 100.000 nuovi
casi. Quando il melanoma viene diagnosticato
precocemente č generalmente una malattia
curabile. Tuttavia, se non individuato in
tempo e non trattato, il melanoma puň
diffondersi ad altre parti dell’organismo,
come fegato, polmoni, ossa e cervello. Un
melanoma che si č diffuso ad altri organi č
chiamato melanoma metastatico: questo tipo
di tumore della pelle ha una prognosi non
favorevole. Sebbene il melanoma metastatico
sia relativamente raro, puň avere un effetto
devastante sui pazienti e i familiari,
specialmente perché le persone colpite sono
spesso in giovane etŕ. L’etŕ media dei
pazienti con diagnosi di melanoma č di soli
50 anni e il 20% dei casi viene riscontrato
in pazienti di etŕ compresa tra 15 e 39
anni.
Perché si presenta il melanoma?
Il melanoma insorge a causa della crescita e
della proliferazione incontrollata dei “melanociti”,
le cellule che producono la “melanina”, il
pigmento che dŕ colore a pelle, occhi,
capelli e protegge la cute dai raggi
ultravioletti (UV) della luce solare.
Un’esposizione eccessiva ai raggi UV puň
provocare mutazioni nei melanociti e
rappresenta una delle cause principali di
tumori cutanei come il melanoma.
Quali sono i soggetti a rischio
di melanoma?
Le persone piů a rischio sono quelle che
hanno una o piů delle seguenti
caratteristiche:
• modificazione evidente e progressiva di
un neo;
• comparsa di un nuovo neo in etŕ adulta;
• soggetti giŕ trattati per melanoma;
• familiaritŕ per melanoma (altri casi di
melanoma in famiglia);
• uno o piů nei di diametro superiore a
5mm e di forma irregolare;
• presenza di uno o piů nei congeniti
grandi;
• elevato numero di nei;
• capelli biondo-rossi, occhi chiari,
carnagione particolarmente bianca ed
estremamente sensibile al sole;
• presenza di lentiggini;
• frequenti scottature durante l’infanzia
e l’adolescenza;
• frequente esposizione a radiazioni
ultraviolette artificiali di lampade
abbronzanti o lettini solari.
TIPI DI MELANOMA
Esistono
quattro tipi principali di melanoma della
pelle:
·
il melanoma piano o sottile
rappresenta la forma piů frequente (70%);
tende a crescere verso l’esterno piuttosto
che verso l’interno;
·
il melanoma cupoliforme o nodulare
č una variante di melanoma a rapida
evoluzione e con alto rischio di
progressione che tende a comparire a un'etŕ
piů avanzata. Rappresenta il 10-15% di tutti
i melanomi. Č la forma a piů rapida
crescita: se non trattata, comincia a
svilupparsi verso l’interno e puň penetrare
nella cute e diffondersi ad altre aree
dell’organismo;
·
la lentigo maligna
(melanoma in situ) č una lesione a lenta
evoluzione che si manifesta, generalmente
nei soggetti anziani sulla pelle del viso,
come una macchia piatta, non palpabile,
marrone, molto liscia, con perdita del
normale profilo cutaneo. Generalmente ha un
ritmo di crescita lento (anni) e raramente
si diffonde ad altre parti dell’organismo.
Tuttavia, se si diffonde, assume le stesse
caratteristiche del melanoma metastatico;
·
il melanoma acrale-lentigginoso
compare invece nelle zone acrali (palmo
della mano, pianta del piede) rappresenta il
5% di tutti i melanomi ed č l’unica forma
che puň insorgere in tutti i fototipi, anche
nei soggetti di pelle scura.
TERAPIA
In caso di sospetto melanoma si procede alla
biopsia escissionale, ovvero la completa
asportazione della neoformazione, e
all’esecuzione dell’esame istologico. Se il
melanoma č in situ si esegue un ampliamento
chirurgico a distanza di 0.5 cm, se ha uno
spessore (detto di Breslow) inferiore a 2 mm
si esegue un ampliamento chirurgico a
distanza di 1 cm dal margine della
cicatrice. Inoltre, se lo spessore č
superiore a 0.75 mm, oltre all’ampliamento
chirurgico, si esegue anche la metodica del
linfonodo sentinella per identificare il
linfonodo che per primo drena dalla sede del
melanoma e valutare l’eventuale diffusione
del tumore.
Nello stadio precoce, il melanoma puň essere
spesso curato chirurgicamente, mentre negli
stadi piů avanzati puň essere piů difficile
da trattare.
Gli standard di trattamento
includono:
• Intervento chirurgico
• Immunoterapia
• Terapia mirata
• Chemioterapia
• Radioterapia
Per i melanomi ad alto rischio di
progressione nuove speranze vengono dalle
terapie a bersaglio molecolare (target
therapy) che inibiscono specifiche mutazioni
geniche del tumore come la mutazione BRAF
che si trova nel 50% dei melanomi in stadio
avanzato. Un’importante novitŕ č
rappresentata dagli anticorpi
immunomodulanti che hanno dimostrato di
prolungare la sopravvivenza a lungo termine
in pazienti con malattia avanzata.
Le raccomandazioni per i controlli dei nevi
(nei) e la vigilanza degli individui
a rischio sono riassunte nella seguente
tabella tratta dalle ultime Linee guida
nazionali sul Melanoma di Alleanza contro il
Cancro dell’Istituto Superiore di Sanitŕ.
COME CALCOLARE IL RISCHIO DI MELANOMA
|
Nessun rischio particolare |
|
La pelle si abbronza facilmente e
tollera bene il sole
Assenza di nei
Presenza di qualche neo regolare che
č rimasto inalterato
Indicazioni: Autoesame
e controllo dal Medico di base al
bisogno |
|
Rischio Basso* |
|
Scottature durante l’infanzia e
l’adolescenza
Lentigginosi diffusa
Nei melanocitici comuni (>40)
Nei melanocitici atipici (>3)
Storia familiare di melanoma
Storia personale di carcinomi e/o
cheratosi attiniche
Pazienti trapiantati
Indicazioni: Autoesame
e controllo dermatologico 1-2 anni |
|
Rischio Moderato** |
|
Melanoma familiare (2 membri di
primo grado affetti da melanoma)
Pregresso melanoma
Melanomi Multipli
Sindrome neo atipico (o > 100 nei
melanocitici)
Indicazioni: Autoesame
e controllo dermatologico
programmato |
|
Rischio alto |
|
Neo di diametro > 6 mm che si
modifica per forma e/o colore
Neo insorto in etŕ adulta e che si
modifica
Neoformazione nodulare, simmetrica,
dura a rapido accrescimento
Indicazioni: Consultare in tempi rapidi
il dermatologo |
* Il rischio relativo aumenta con
l’associazione dei diversi cofattori
** In presenza dei tre cofattori č anche
indicato un counseling genetico
Tabella
tratta da “Basi scientifiche per la
definizione di linee-guida in ambito clinico
per il Melanoma cutaneo”, Alleanza contro il
Cancro dell’Istituto Superiore di Sanitŕ,
2012.
RITORNA
ARCHIVIO SEZIONI
|
